Estimulação Medular para Dor Crônica
Resumo em 30 segundos
- Quais perfis de dor mais frequentemente chegam a essa indicação.
- Como funciona o período de teste antes do implante.
- O que esperar de alívio, manutenção e acompanhamento.
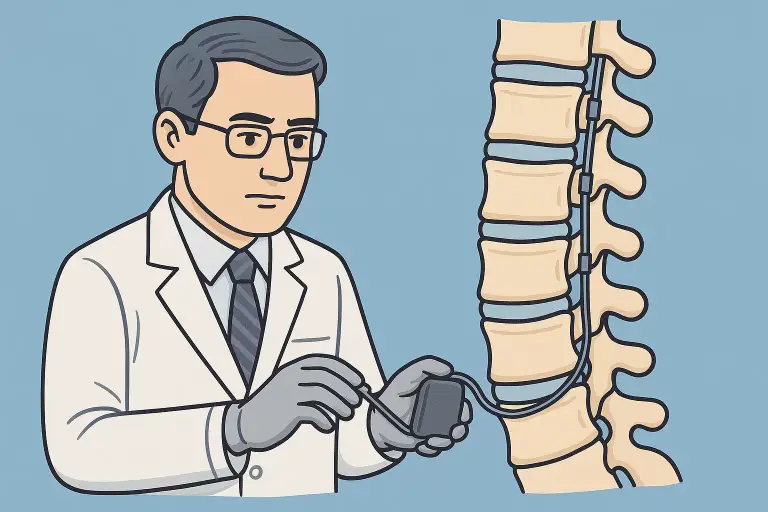
A dúvida central
Há um ponto em que trocar remédio, ajustar dose e repetir condutas deixa de significar avanço real, e é justamente aí que muita gente começa a perguntar se existe uma estratégia diferente.
O que você vai sair sabendo
Ao fim da leitura, você vai entender o que é a estimulação medular, para quais dores ela costuma ser considerada e como funcionam teste, implante e ajustes antes de uma decisão definitiva.
01
Quais perfis de dor mais frequentemente chegam a essa indicação.
02
Como funciona o período de teste antes do implante.
03
O que esperar de alívio, manutenção e acompanhamento.
Estimulação medular não é primeira linha, nem recurso extremo para qualquer dor. É uma alternativa estruturada para casos em que o sofrimento já ficou maior do que o benefício entregue pelas tentativas anteriores.
Quando a dor deixa de ser sintoma e vira rotina
Dor crônica é a que persiste por mais de três meses, mesmo depois de tratada a causa inicial. Ela aparece em quadros bem distintos:
- Dor lombar ou cervical persistente após cirurgia de coluna (síndrome pós-laminectomia, também chamada de “failed back surgery syndrome”);
- Neuropatia diabética com queimação e formigamento em pés e mãos;
- Dor neuropática após herpes zóster (neuralgia pós-herpética);
- Dor fantasma após amputação;
- Síndrome da dor regional complexa em um membro;
- Dor crônica em raiz nervosa que não respondeu a infiltrações nem a tratamento conservador prolongado.
O traço comum não é a localização, é o padrão: a dor passa a interferir no sono, no humor, no trabalho e nas atividades simples — e os tratamentos conservadores já não estão entregando o que prometeram. É nesse cenário que a estimulação medular entra como opção a ser discutida.
O que é a estimulação medular
A neuroestimulação medular é um procedimento minimamente invasivo. Eletrodos finos são posicionados no espaço epidural, próximos à medula, e enviam pulsos elétricos de baixa intensidade que modulam o sinal de dor antes que ele chegue ao cérebro. O cérebro continua recebendo informação, mas processa a sensação como menos intensa, ou substituída por uma sensação leve de formigamento, dependendo do modo de programação.
É reversível. Se em algum momento o paciente decidir parar, o sistema é desligado e pode ser retirado.
Como funciona, na prática
O processo tem duas etapas separadas e independentes — você não se compromete com o implante definitivo antes de testar.
- Fase de teste (alguns dias)
- Sob anestesia local e sedação leve, eletrodos temporários são posicionados no espaço epidural por punção, sem cortes maiores.
- Os fios saem pela pele e se conectam a um gerador externo, que o paciente leva para casa.
- Durante alguns dias o paciente vive a rotina normal e mede o quanto a dor reduz. O critério clássico para considerar o teste positivo é redução de pelo menos 50% da dor, melhora funcional ou redução do uso de analgésicos.
- Implante definitivo (se o teste foi positivo)
- Os eletrodos definitivos são posicionados, e o gerador (uma bateria do tamanho aproximado de um marcapasso) é implantado sob a pele, geralmente na região glútea ou abdominal.
- O paciente recebe um controle remoto para ajustar intensidade, ligar e desligar conforme a necessidade do dia.
- Os geradores modernos são recarregáveis externamente, com vida útil de muitos anos.
Se o teste não der o resultado esperado, retiramos os eletrodos e seguimos com outras estratégias. Esse desenho de “testar antes de implantar” é justamente o que faz da estimulação medular uma decisão de baixo risco de arrependimento.
Para quem a indicação faz sentido
A indicação clássica costuma ser:
- Dor neuropática crônica em membros superiores ou inferiores;
- Dor persistente após cirurgia de coluna;
- Síndrome da dor regional complexa;
- Dor isquêmica em determinadas situações vasculares;
- Casos de dor refratária em que outras opções já foram esgotadas, incluindo medicação e procedimentos minimamente invasivos como infiltrações e radiofrequência.
A confirmação da indicação exige avaliação completa: histórico, exame neurológico, exames de imagem atuais, revisão das tentativas anteriores e, em parte dos casos, avaliação psicológica para excluir fatores que reduziriam a chance de sucesso do teste.
O que esperar — alívio, ajustes e manutenção
Depois do implante há um período de programação, em que ajustamos parâmetros para encontrar o padrão de estímulo que funciona melhor para o seu caso específico. Algumas pessoas notam alívio nos primeiros dias; outras consolidam o resultado em algumas semanas, conforme afinamos a programação.
Consultas periódicas verificam o funcionamento do dispositivo, a carga da bateria e ajustes finos. A maioria dos pacientes mantém o sistema ativo continuamente, com programações distintas para sono, atividade e momentos de pico de dor.
Riscos: pequenos, mas reais
Como qualquer procedimento, há riscos a discutir abertamente:
- Infecção no sítio do implante;
- Migração do eletrodo, exigindo reposicionamento;
- Falha técnica do dispositivo (rara em equipamentos atuais);
- Resposta clínica abaixo do esperado a longo prazo, mesmo após teste positivo.
Esses riscos são reduzidos por escolha cuidadosa do candidato, técnica adequada e acompanhamento próximo no pós-implante.
Por que tantos pacientes adiam — e por que vale informar-se
A maior barreira não é técnica, é informação. Muita gente confunde estimulação medular com cirurgia de grande porte, ou imagina algo permanente e irreversível desde o primeiro dia. O fato é o oposto: a fase de teste foi desenhada exatamente para evitar arrependimento — você experimenta o resultado antes de qualquer implante definitivo.
Se você convive com dor crônica refratária e já passou por outros tratamentos sem o resultado esperado, vale conversar sobre essa opção. Agende uma avaliação ou veja a página de estimulação medular para entender se o seu caso entra no perfil de indicação.
Quando esse quadro costuma virar indicação de procedimento
O objetivo é aliviar a dor, confirmar a origem do problema e evitar que a crise se arraste por mais tempo.
- Dor que voltou várias vezes ou persiste apesar de analgésicos e fisioterapia.
- Crise lombar ou cervical com impacto claro no trabalho, sono ou marcha.
- Suspeita de dor facetária, sacroilíaca ou inflamação radicular no exame físico e na imagem.
Dependendo do caso, também pode fazer sentido revisar Radiofrequência .
Conteúdo educativo. Não substitui consulta médica. Cada caso é individualizado e exige avaliação presencial com exames de imagem.